2026-01-09
医育融合托育试点全面启动,跨部门协作推进健康服务嵌入,执行中这些风险你不得不防

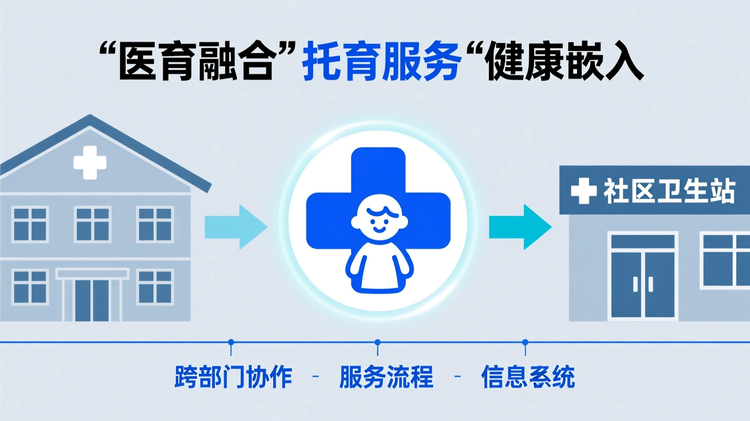
医育融合,本是提升托育服务质量的创新之举,但当健康服务嵌入托育机构,理想蓝图常遭遇执行“断点”:跨部门协作陷入权责模糊、服务流程卡在信息孤岛、人员培训流于形式、数据对接迟滞拖累整体进度。看似清晰的试点路径图背后,隐藏着资源错配、标准不一、响应脱节等系统性风险。项目延期往往不在建设周期,而在协同机制失灵的第30天。本文拆解此类项目全周期执行逻辑,直击关键节点失控诱因,揭示为何“启动顺利”反而可能是后期崩盘的前兆。
医育融合流程一键生成
 下载图片
下载图片
复制此文本在 Ganttable 中可一键生成 [医育融合托育试点] 全流程。
gantt
title 医育融合型托育机构健康服务嵌入试点
section 前期筹备
项目立项与可行性研究: id1, 2026-01-09, 2026-01-14
明确医育融合服务内容框架: id2, after id1, 3d
组建跨部门协作团队(教育、卫健、社区): id3, after id1, 2d
确定试点机构选址标准: id4, after id2, 2d
制定预算方案与资金筹措计划: id5, after id3, 4d
section 机构遴选与准入
发布试点机构招募通知: id6, after id4, 1d
接收并初审申请材料: id7, after id6, 3d
组织现场评估与综合评审: id8, after id7, 3d
公示入选机构名单: id9, after id8, 1d
签订试点合作框架协议: id10, after id9, 2d
section 服务体系设计
制定儿童健康管理服务流程: id11, after id2, 4d
设计健康监测指标与档案模板: id12, after id11, 3d
制定常见疾病预防干预方案: id13, after id11, 4d
编制家长健康宣教课程体系: id14, after id12, 3d
建立转诊绿色通道操作规范: id15, after id13, 3d
section 人员培训与能力建设
确定医护人员派驻机制: id16, after id10, 3d
组织托育从业人员基础医疗培训: id17, after id10, 4d
开展联合应急演练(如发热、意外伤害): id18, after id17, 2d
实施健康服务岗位考核认证: id19, after id18, 2d
section 设施改造与资源配置
制定保健室建设技术标准: id20, after id4, 3d
完成试点机构保健区装修改造: id21, after id10 id20, 7d
配置基本医疗设备与急救物资: id22, after id21, 3d
部署健康信息管理系统平台: id23, after id22, 4d
section 信息系统对接与数据管理
确定健康数据采集字段与接口规范: id24, after id12, 3d
实现托育系统与区域卫生平台对接: id25, after id23 id24, 5d
建立数据安全与隐私保护机制: id26, after id25, 3d
开展数据质量首次核查: id27, after id26, 2d
section 试运行准备
发布试运行实施方案: id28, after id15 id19 id27, 2d
向家长发放知情同意书及宣传册: id29, after id28, 3d
组织试点启动前多部门联合检查: id30, after id29, 2d
section 试点试运行
启动健康服务嵌入试运行: id31, after id30, 15d
执行日常健康监测与记录更新: id32, after id31, 15d
开展月度儿童发育评估随访: id33, after id32, 3d
实施季度家长健康讲座活动: id34, after id31, 2d
section 监测评估与优化
收集试运行期间服务数据: id35, after id33, 4d
组织中期服务质量评审会议: id36, after id35, 2d
分析关键路径执行偏差并调整: id37, after id36, 3d
修订服务流程与协同机制: id38, after id37, 4d
section 正式运行准备
完成正式运行前合规性复核: id39, after id38, 3d
发布标准化操作手册V1.0: id40, after id38, 2d
组织全员再培训与技能复核: id41, after id39 id40, 3d
section 正式运行启动
竣工投产: id42, after id41, 1d
协同效率决定项目生死
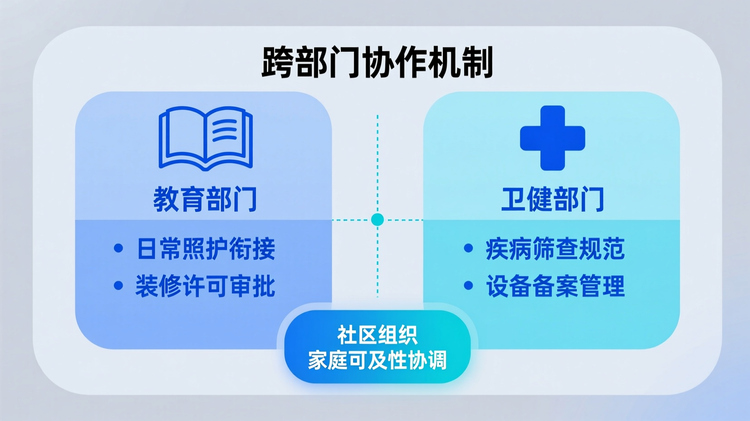
多头管理是医育融合项目的先天结构性难题。教育、卫健、社区三方职责边界不清,易导致“谁都管、谁都不担责”。

例如,在服务内容框架制定阶段,卫健部门强调疾病筛查规范,教育部门关注日常照护衔接,而社区则侧重家庭可及性,若无明确牵头单位与决策机制,极易陷入反复协调、议而不决。更严重的是,一旦进入设施改造或信息系统对接环节,审批权限分散将直接引发进度阻滞——卫健要求医疗设备备案,教育部门卡住装修许可,技术平台又需两地系统兼容,任何一环掉链都将导致整体延期。
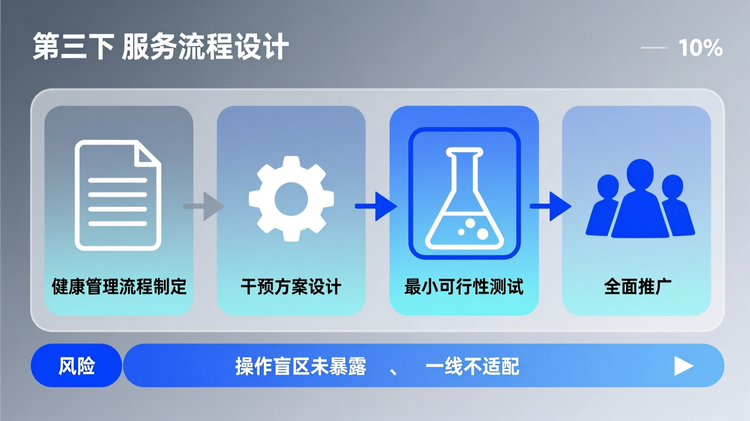
标准化缺失催生执行断层
许多项目在初期快速完成健康管理流程和干预方案设计,却忽视一线场景适配性。托育机构非医疗机构,工作人员不具备诊疗资质,若流程过度依赖专业判断(如症状评估分级),将导致执行中普遍“不敢动、不会做”。

此外,转诊绿色通道若未与属地医院建立具体对接人、响应时限和信息传递模板,便仅停留在纸面协议,紧急情况时极易延误。真正有效的流程必须经过“最小可行性测试”,即在1-2家机构先行模拟运行,暴露出操作盲区后再推广。
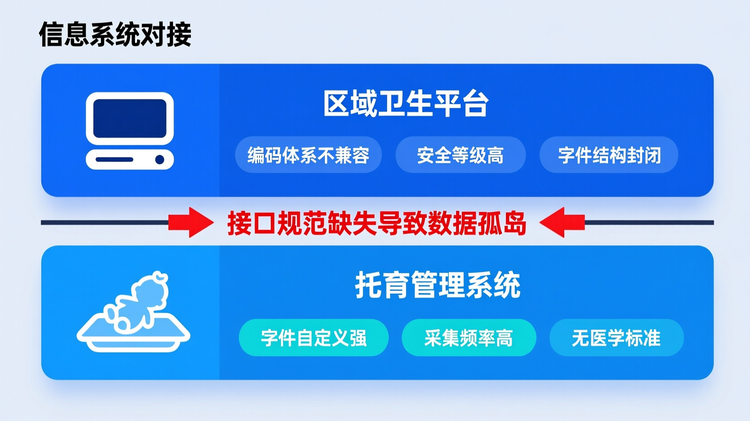
数据孤岛是最大隐性延期源
信息管理系统平台部署看似技术问题,实则是制度壁垒的集中体现。区域卫生平台与托育管理系统的数据字段、编码体系、安全等级往往不一致,

接口规范一旦未在早期统一,后期需大量定制开发。更危险的是,数据采集字段若未经多方确认,可能出现托育端录入的数据无法被卫健系统识别,形成“数据有、用不了”的尴尬局面。建议在项目启动后立即成立技术对口小组,采用“双轨并行”策略:一边推动系统对接,一边建立人工补录过渡机制,避免服务因技术延迟而停摆。
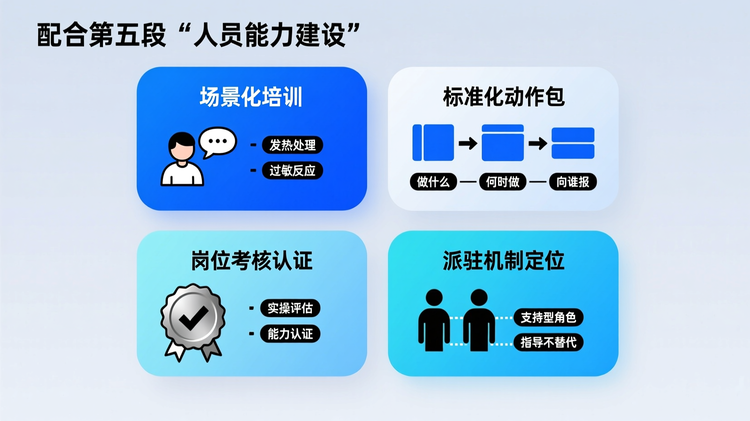
培训落地不足将引发服务空转
联合应急演练和岗位考核认证若流于形式,将直接削弱服务可信度。常见问题是培训内容“上下一般粗”,医护人员讲授专业术语,托育老师难以转化应用。

应推行“场景化培训”:围绕发热处理、过敏反应等高频事件设计标准化动作包,确保每位员工掌握“做什么、何时做、向谁报”。同时,派驻机制若未明确医护人员工作边界(如是否参与日常晨检),易引发职责冲突,建议以“支持型角色”定位,重在指导而非替代。
忽视反馈将放大系统性风险
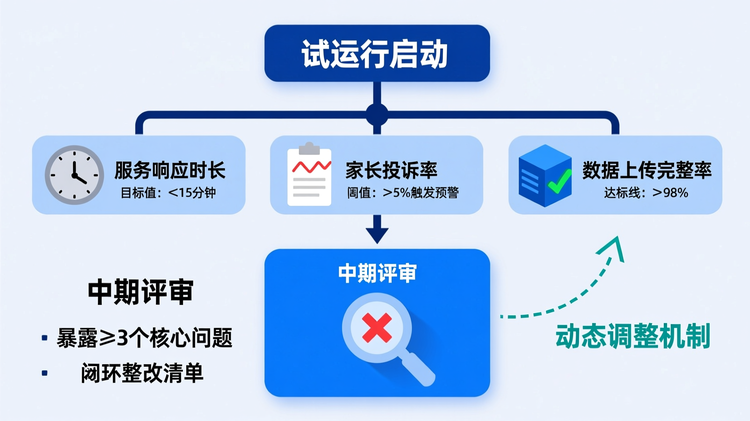
试点进入试运行阶段后,管理者常误以为“启动即成功”。事实上,前30天是暴露真实问题的黄金窗口。

若未设置动态监测指标(如服务响应时长、家长投诉率、数据上传完整率),将难以识别潜在危机。中期评审不应仅汇报成果,更要强制暴露3个以上核心问题,并制定闭环整改清单。否则,“顺利启动”反而会掩盖深层矛盾,为正式运行埋下崩盘隐患。
医育融合的本质不是物理叠加,而是服务体系的重构。其成败不取决于投入多少资源,而在于能否在权责界定、流程适配、数据打通、能力下沉四个维度建立可持续的协同逻辑。项目管理者必须从“任务思维”转向“机制思维”,把预防系统性失效作为首要目标,方能在理想与现实之间架起可行之桥。

